La psoriasi è una delle malattie della pelle più comuni. Secondo la Federazione Internazionale delle Associazioni della Psoriasi (IFPA), è rilevata in 125 milioni di persone in tutto il mondo.
Nella maggior parte dei casi, la malattia si sviluppa nelle persone in età lavorativa: dai 15 ai 35 anni. Uomini e donne si ammalano altrettanto spesso. Nonostante l'ampia prevalenza della malattia, non tutti i pazienti comprendono cos'è la psoriasi, quali sono le cause della sua insorgenza e come trattarla. Affrontiamo tutte le domande in ordine.
Brevemente sulla cosa principale
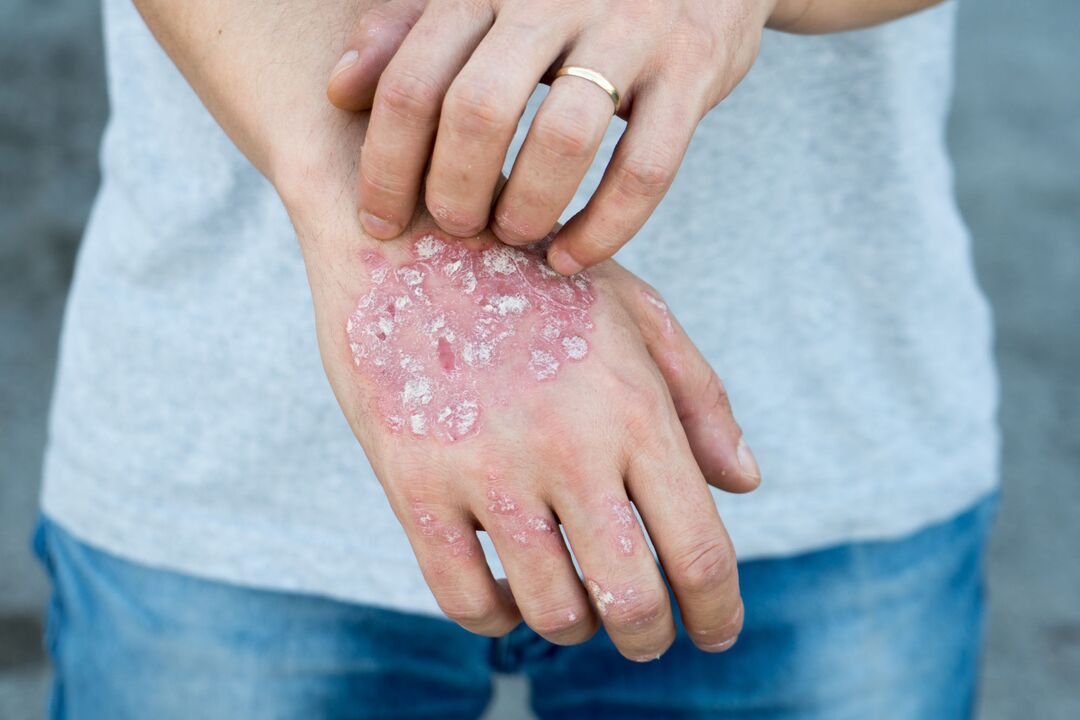
La psoriasi è una malattia infiammatoria cronica di natura autoimmune, caratterizzata dalla formazione di specifiche “placche” sulla pelle. Il meccanismo autoimmune è associato alla produzione di anticorpi protettivi contro le cellule del corpo stesso, che vengono erroneamente percepite da esso come estranee. Gli scienziati hanno già stabilito da tempo il collegamento tra la malattia e l’attivazione del sistema immunitario, ma non è ancora stato chiarito in modo affidabile cosa causi esattamente il mancato riconoscimento delle proprie cellule.
È stata dimostrata una predisposizione genetica alla psoriasi: se entrambi i genitori sono malati, la probabilità che anche il bambino abbia la psoriasi è del 50%. Sono stati identificati anche alcuni geni responsabili del suo sviluppo. Inoltre, è stata stabilita l'influenza dei disturbi ormonali, della tensione nervosa, dei disordini metabolici e delle infezioni virali sulla manifestazione delle lesioni psoriasiche del corpo.
La psoriasi in molti casi è combinata con malattie di altri organi e sistemi:
- diabete mellito di tipo 2;
- sindrome metabolica;
- patologia del fegato e delle vie biliari;
- malattia coronarica;
- ipertensione arteriosa.
Classificazione e sintomi della psoriasi
Le principali manifestazioni cliniche della malattia dipendono dalla sua forma e dal suo decorso.
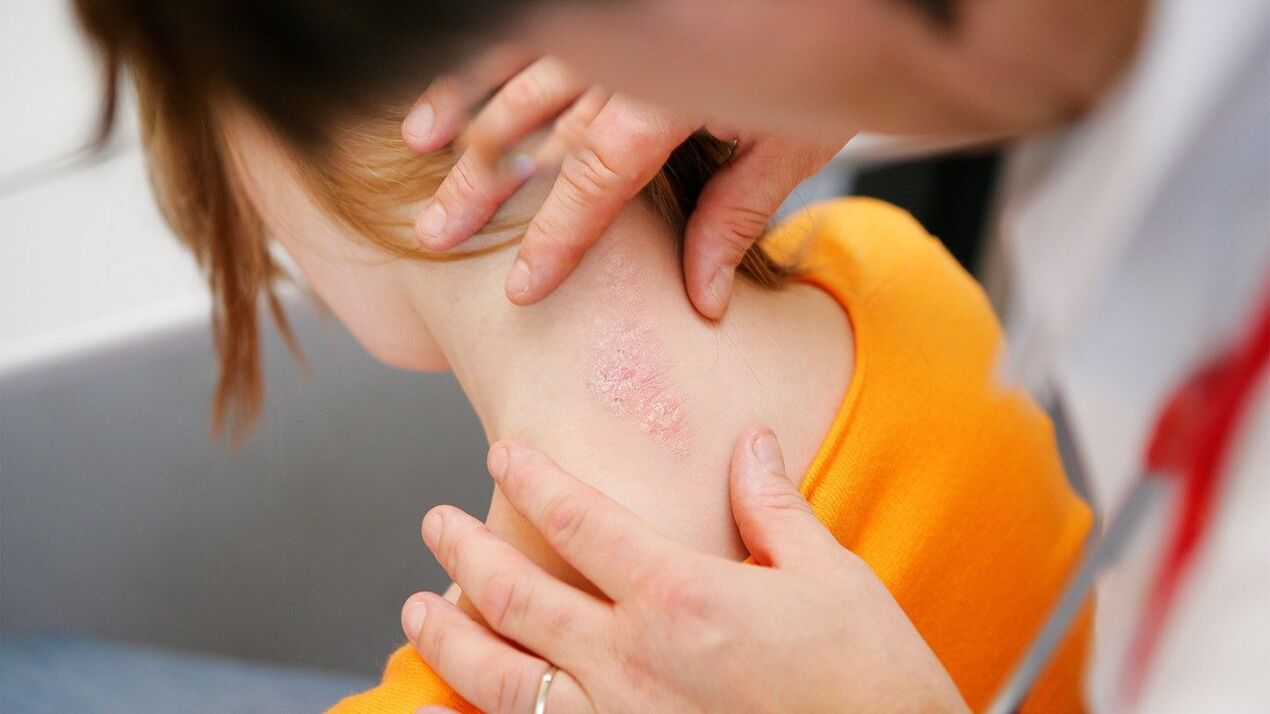
- Psoriasi volgare: compaiono sulla pelle caratteristiche eruzioni cutanee, che si presentano come zone arrossate e sollevate sopra la sua superficie (le cosiddette papule) con desquamazione superficiale. A causa di ciò compaiono delle scaglie bianche, da cui il secondo nome della psoriasi: lichene squamoso. Se raschi un'area del genere, puoi vedere il "fenomeno delle macchie di stearina": il numero di scaglie aumenterà, assomigliando a una goccia di stearina congelata. Dopo la completa rimozione delle squame, viene esposta una piastra terminale lucida e umida, sulla quale, con ulteriore raschiatura, appariranno singole piccole goccioline di sangue. Tali papule si trovano solitamente sul cuoio capelluto, sulle superfici estensori delle articolazioni.
- Psoriasi essudativa: nella zona infiammata viene secreto un fluido infiammatorio che bagna le squame trasformandole in croste difficili da rimuovere.
- La psoriasi seborroica è tipica delle aree della pelle con un gran numero di ghiandole sebacee: pieghe nasolabiali, cuoio capelluto, area tra le scapole e sul petto. In questa variante si formano placche con squame giallastre, molto pruriginose.
- La forma a goccia si riscontra solitamente nei bambini e si presenta come piccole papule rosse multiple con leggera desquamazione.
- La psoriasi pustolosa è una pustola superficiale, solitamente localizzata sui palmi delle mani e sulle piante dei piedi.
- Forme generalizzate: eritroderma psoriasico, manifestato da estesi focolai confluenti che coprono il 90% della superficie corporea, e psoriasi di Tsumbusch, accompagnata da suppurazione di estesi focolai. Con le forme comuni della malattia, anche il benessere generale ne risente: compaiono debolezza, malessere e aumento della temperatura corporea.
- L'artrite psoriasica si manifesta con arrossamento e gonfiore della pelle sopra le articolazioni, dolore, movimento limitato delle articolazioni, loro deformazione e rigidità dei movimenti dopo il sonno.
- L'onicodistrofia psoriasica è una lesione delle unghie. Caratteristici sono il “sintomo della macchia d’olio” (macchie bruno-giallastre sotto la lamina ungueale) e il “sintomo del ditale” (danno puntiforme dell’unghia).
Come viene trattata la psoriasi?

I metodi per il trattamento della psoriasi vengono costantemente migliorati e integrati, ma non esiste una medicina che possa sconfiggere la malattia per sempre. Pertanto, le principali strategie di trattamento della psoriasi sono mirate a:
- riduzione della frequenza delle riacutizzazioni;
- sollievo dei sintomi della malattia;
- migliorare la qualità della vita;
- riducendo la probabilità di complicanze e malattie concomitanti.
Il trattamento viene solitamente effettuato in regime ambulatoriale, ma alcune condizioni possono richiedere il ricovero in ospedale:
- gravi varianti generalizzate della psoriasi, che peggiorano le condizioni generali del paziente (in particolare, eritroderma e psoriasi pustolosa);
- la presenza di complicanze e patologie concomitanti che aggravano le condizioni del paziente;
- la necessità di utilizzare farmaci che richiedono il monitoraggio regolare dei parametri clinici e di laboratorio.
Nel trattamento della psoriasi vengono utilizzati sia agenti locali che sistemici.
Terapia locale
Questo tipo di trattamento è rappresentato da unguenti, gel, creme che vengono applicati direttamente sulle zone interessate.
Glucocorticoidi topici
Questi sono farmaci ormonali che hanno un effetto antinfiammatorio sulla pelle. Inoltre, gli ormoni riducono il prurito, inibiscono la risposta immunitaria, riducono la diffusione del processo infiammatorio e prevengono la fusione delle lesioni. Questi farmaci sono molto efficaci, come dimostrato da numerosi studi. Possono essere utilizzati separatamente (per le forme locali) o in combinazione con altri mezzi.
Questo gruppo comprende flucinar, idrocortisone, elocom, prednisolone, advantan, acriderm. I glucocorticosteroidi locali sono disponibili sotto forma di creme, unguenti e lozioni.
Lo svantaggio di tali farmaci è il rischio di sviluppare effetti sistemici (generali) con l'uso prolungato e ampie aree di esposizione. Ecco le regole per l'utilizzo di questi farmaci:
- Utilizzare solo nei corsi più brevi possibili.
- Quando si verifica un'infezione, si dovrebbe dare la preferenza ai glucocorticoidi combinati con un antibiotico o un agente antifungino.
- I bambini non dovrebbero applicare ormoni sul viso, sul collo o sulle pieghe della pelle.
- È meglio iniziare a trattare i bambini con farmaci deboli o moderatamente attivi (prednisolone, idrocortisone).
Di norma, gli agenti ormonali vengono applicati alle papule psoriasiche 1-2 volte al giorno per un massimo di 1 mese. Con il loro uso a lungo termine, possono verificarsi reazioni avverse:
- bruciore, arrossamento e prurito;
- la comparsa dell'acne;
- infezione locale;
- assottigliamento, secchezza della pelle;
- riduzione della pigmentazione;
- strie.
La pelle del viso e dell'inguine soffre molto spesso di complicazioni.
Acido salicilico
Utilizzato in combinazione con glucocorticosteroidi locali per un significativo peeling della pelle. I preparati contenenti salicilati (diprosalic, acriderm SK, elokom S) rimuovono efficacemente le placche esfoliate e aiutano a ripristinare la pelle.
Terapia vitaminica

La vitamina D è un trattamento efficace per le forme locali di psoriasi, poiché riduce l’infiammazione e l’eccessiva divisione delle cellule della pelle. Creme o unguenti contenenti vitamina D3 (calcipotriolo, daivonex, calcitriene) vengono applicati sulle placche 1-2 volte al giorno per circa 2 mesi. Non è consigliabile trattare con loro vaste aree della pelle. Può essere utilizzato in combinazione con ormoni glucocorticoidi.
Le reazioni avverse all'applicazione locale della vitamina D3 sono rare e sono rappresentate principalmente da bruciore, arrossamento e prurito della pelle. In questo caso, interrompo il corso del trattamento o utilizzo l'unguento meno spesso. In caso di sovradosaggio sono possibili manifestazioni sistemiche di ipervitaminosi D: diminuzione della densità ossea e formazione di calcoli renali.
I farmaci di questo gruppo non vengono prescritti prima di iniziare la terapia UV.
Non è possibile utilizzare contemporaneamente farmaci a base di acido salicilico e analoghi della vitamina D esternamente: ciò porterà all'inattivazione di quest'ultimo e ridurrà significativamente l'efficacia della terapia.
Zinco piritione
I preparati di questa categoria (skin-cap, zinocap) sono prodotti sotto forma di creme, aerosol e shampoo. Sono usati non solo per curare la psoriasi, ma per prevenirne le ricadute. Il meccanismo d'azione è antibatterico, antifungino e rallenta la divisione cellulare. I medicinali possono causare allergie, secchezza e irritazione della pelle con l'uso ripetuto. Pertanto, il corso del trattamento non dovrebbe durare più di 1,5 mesi.
Terapia sistemica
Questa opzione terapeutica prevede l'uso di farmaci sotto forma di compresse o iniezioni; colpiscono non solo i tessuti tegumentari, ma anche gli organi interni. Il trattamento sistemico viene utilizzato per la psoriasi da moderata a grave.
Metotrexato
Un farmaco del gruppo dei citostatici che arresta la divisione cellulare. È prescritto per l'artrite psoriasica, l'eritroderma, la psoriasi pustolosa e volgare, se non risponde ad altri tipi di terapia.
Le dosi di metotrexato vengono selezionate individualmente, assunte una o più volte alla settimana. Dopo che l'esacerbazione si è attenuata, il medicinale continua ad essere assunto alla dose minima efficace. Il farmaco causa spesso effetti collaterali, quindi questo trattamento richiede un controllo medico costante. Possibili reazioni avverse:
- riduzione del numero di tutte le cellule del sangue;
- soppressione dell'appetito, nausea, vomito;
- la formazione di ulcere ed erosioni in qualsiasi parte dell'apparato digerente;
- danno al fegato e al pancreas;
- mal di testa, sonnolenza, convulsioni;
- disturbi visivi;
- disfunzione renale;
- soppressione dei processi di formazione delle cellule germinali;
- diminuzione della libido;
- dolore alle articolazioni e ai muscoli;
- polmonite non infettiva;
- reazioni allergiche.
Il farmaco viene interrotto se si verificano grave mancanza di respiro, tosse, sviluppo di gravi malattie infettive, anemia o un aumento significativo dei marcatori ematici di insufficienza renale o epatica.
Ciclosporina
Un farmaco che sopprime la funzione del sistema immunitario. Considerando la natura autoimmune della psoriasi, tale terapia è giustificata, tuttavia, una diminuzione generale dell'immunità porta spesso a complicazioni infettive e oncologiche. Pertanto, il farmaco viene utilizzato raramente come terapia di mantenimento, ma viene prescritto solo durante le riacutizzazioni. Iniziare ad assumere la ciclosporina con dosaggi minimi, che poi verranno aumentati fino ad ottenere il risultato desiderato.
Reazioni avverse alla ciclosporina:
- funzionalità renale compromessa, gonfiore, aumento della pressione sanguigna;
- effetto tossico sul fegato e sul pancreas, nausea, feci molli;
- formazione di tumori maligni e linfomi;
- diminuzione del numero di cellule del sangue;
- dolore muscolare, crampi;
- mal di testa;
- allergie.
L'uso della ciclosporina richiede un controllo medico costante, esami del sangue regolari e altri esami necessari.
Retinoidi
I retinoidi (acitretina, isotretinoina) sono derivati della vitamina A che hanno un effetto normalizzante sui processi di divisione e cheratinizzazione delle cellule cutanee. Il corso del trattamento con tali farmaci dura in media 2 mesi, la dose viene selezionata individualmente. Quando si utilizzano i retinoidi, esiste anche un certo rischio di reazioni indesiderate:
- essiccazione delle mucose;
- desquamazione della pelle;
- vulvovaginite fungina;
- perdita di capelli, diradamento, unghie fragili;
- dolori muscolari e articolari;
- infiammazione del fegato, ittero;
- nausea, disturbi delle feci.
Nonostante i possibili effetti collaterali, questi farmaci sono più sicuri delle opzioni precedenti, soprattutto considerando che tutte queste complicazioni sono reversibili e scompaiono qualche tempo dopo la sospensione del farmaco. I retinoidi non vengono prescritti in concomitanza con il metotrexato, poiché ciò aumenta il rischio di danni alle strutture epatiche.
Anticorpi monoclonali
Gli anticorpi monoclonali (infliximab, adalimumab, efalizumab) sono prodotti biologici dell'ingegneria genetica che sono anticorpi. Hanno la capacità di sopprimere i processi autoimmuni e ridurre l'infiammazione. Questi farmaci vengono somministrati per via sottocutanea o endovenosa non più di una volta alla settimana. Il loro impatto negativo sul corpo è principalmente associato alla soppressione della risposta immunitaria:
- l'aggiunta di un'infezione di qualsiasi localizzazione;
- neoplasie benigne e maligne;
- manifestazioni allergiche;
- mal di testa, vertigini;
- depressione;
- nausea, vomito;
- dolori articolari e muscolari.
L'uso di farmaci in questa categoria è possibile in combinazione con metotrexato.
Glucocorticoidi sistemici
I glucocorticoidi sistemici (prednisolone, desametasone) sono utilizzati esclusivamente nel trattamento dell'artrite psoriasica e delle forme acute generalizzate della malattia in iniezioni e contagocce. Ma anche in questi casi il corso della terapia ormonale non dovrebbe essere lungo a causa del rischio di aggravare il processo e dello sviluppo di forme pustolose.
Trattamento farmacologico aggiuntivo
Questo gruppo comprende i farmaci necessari per la correzione delle condizioni concomitanti che aggravano il decorso della psoriasi e per il trattamento delle forme articolari della malattia.
- Gli psicofarmaci vengono utilizzati a causa dell'alta frequenza di esacerbazioni della psoriasi sullo sfondo di uno stato nervoso instabile. In particolare vengono prescritti antidepressivi (amitriptilina, fluoxetina, venlafaxina) e ansiolitici - tranquillanti (diazepam, fenazepam, buspirone). Gli antidepressivi vengono solitamente prescritti per la depressione e lo stress prolungati e vengono assunti in cicli lunghi. I tranquillanti possono essere assunti una volta, su richiesta, a seconda delle circostanze esterne. Questo gruppo di farmaci sopprime l'ansia, l'agitazione, la suscettibilità ai fattori di stress e normalizza il sonno. Va però tenuto presente che anche i farmaci hanno le loro controindicazioni all'uso e reazioni avverse, che non sempre ne consentono l'assunzione contemporaneamente alla terapia principale per la psoriasi.
- I farmaci antinfiammatori non steroidei vengono utilizzati nella terapia complessa dell'artrite psoriasica per ridurre la reazione infiammatoria, il gonfiore e il dolore. Questi prodotti sono prodotti sotto forma di compresse, soluzioni iniettabili, gel e unguenti per uso esterno. A causa dell'effetto negativo sul tratto gastrointestinale (formazione di ulcere), questi farmaci vengono prescritti per il decorso più breve possibile.
- Occasionalmente vengono utilizzati antistaminici per ridurre il prurito della pelle. Farmaci prescritti della prima generazione (Tavegil, Suprastin), seconda (Fenistil, Claritin) o terza (Zyrtec, Erius). L'efficacia di questi farmaci è in gran parte paragonabile, tuttavia, i farmaci di terza generazione non hanno un effetto collaterale così comune degli antistaminici come l'aumento della sonnolenza.
Fisioterapia per la psoriasi
L'irradiazione ultravioletta (UVR) comporta l'esposizione a radiazioni con lunghezza d'onda compresa tra 311 e 313 nm su tutto il corpo o su singole parti di esso. Questa tecnica non è applicabile alle forme gravi e generalizzate di psoriasi e alla sua varietà estiva, poiché può solo aggravare il processo.
La fototerapia selettiva (terapia PUVA) è un tipo di radiazione ultravioletta, ma la lunghezza d'onda utilizzata in questo caso è 310–340 nm. Questa opzione di fisioterapia, se utilizzata regolarmente, consente di ottenere una remissione a lungo termine. Una sessione può durare fino a 2 ore e il numero totale consigliato è 35. Dopo la procedura potrebbe apparire pelle secca, che richiederà l'uso di una crema idratante. La terapia PUVA presenta una serie di controindicazioni, come insufficienza renale, diabete mellito e tumori della pelle.
La radioterapia prevede il trattamento della pelle con raggi X morbidi, che aiutano a combattere efficacemente il prurito e la formazione di nuove placche.
Il trattamento ad ultrasuoni prevede l’esposizione della pelle alle onde ultrasoniche, che hanno effetti antinfiammatori, antibatterici, analgesici e antipruriginosi. Una procedura dura 15 minuti, non provoca disagio ed è ben tollerata. Si consiglia un ciclo totale di 14 procedure.
L’elettrosonno influenza indirettamente il decorso della psoriasi, migliorando lo stato mentale del paziente. Questa manipolazione provoca un effetto calmante, migliora il sonno, aumenta la resistenza allo stress e riduce l'eccitabilità eccessiva del sistema nervoso. Una seduta può durare fino a 1 ora, si consiglia di effettuare almeno 10 procedure.
Psicoterapia
Il ruolo di uno stato mentale instabile nello sviluppo della psoriasi è stato dimostrato da numerosi studi. Vari stress, ansia, paure ed esperienze spesso causano la comparsa o l'esacerbazione della psoriasi nelle persone con predisposizione genetica. Pertanto, la psicoterapia è importante per prevenire le riacutizzazioni e in generale per ridurre la frequenza delle ricadute.
Durante la seduta lo specialista dialoga con il paziente, ponendo domande importanti e cercando di stabilire la causa dei problemi psicologici. Ulteriori sessioni mirano a stabilizzare lo stato emotivo del paziente. Uno psicoterapeuta può insegnarti ad affrontare lo stress sul lavoro e a casa, a trovare uno sbocco per l'energia negativa e a sviluppare un atteggiamento positivo verso te stesso e il mondo che ti circonda.
Nutrizione terapeutica per la psoriasi
Ai pazienti con psoriasi si raccomanda:
- Bevi più liquidi: 7-10 bicchieri di acqua naturale o succhi appena spremuti al giorno.
- Mangia più frutta e verdura: uva, nettarine, ciliegie, ananas; barbabietole, carote, cetrioli, cavoli, aglio, cipolle, aneto, cumino.
- Non dimenticare la componente proteica della dieta: uova di gallina, carne magra, noci, legumi.
- Ci sono solo dolci naturali: albicocche secche, datteri, uvetta.
- Non abusare di agrumi, pomodori, peperoni rossi, fragole, miele.
- Evitare cioccolato e latte intero ad alto contenuto di grassi.
- Non bere alcolici, caffeina, cibi speziati, salati e affumicati.
Metodi alternativi per combattere la psoriasi

- La crioterapia è l'effetto sul corpo delle temperature ultra-basse, che può essere locale e generale. Il meccanismo per migliorare la condizione della psoriasi è la risposta allo stress a breve termine del corpo al freddo. In questo contesto, si verifica un rapido restringimento e la successiva espansione dei vasi sanguigni, che porta ad un aumento del flusso sanguigno e ad una diminuzione dell'infiammazione. Inoltre, le basse temperature rallentano drasticamente la velocità degli impulsi nervosi e impediscono la formazione di nuove lesioni. La crioterapia generale viene effettuata utilizzando una criocamera speciale, nella quale una persona può rimanere per non più di 3 minuti. La temperatura è impostata nell'intervallo tra -110 e -130°C. L'intero corso non deve superare le 30 procedure. La crioterapia locale viene effettuata esponendo le aree cutanee con placche psoriasiche ai vapori di azoto liquido (temperatura -140 – -160°C). Nel corso della ricerca, si è scoperto che dopo un ciclo di procedure, le papule psoriasiche diventano pallide, diminuiscono di dimensioni, desquamazione e prurito scompaiono.
- L'idroterapia è ampiamente utilizzata nei sanatori con acque termali. I pesci Garra rufa che vivono in tali acque mangiano particelle e scaglie ruvide dalla superficie della pelle, lasciando intatte le aree sane.
- La plasmaferesi è un processo piuttosto complesso che prevede il prelievo di sangue dal corpo del paziente, la sua purificazione dalle tossine, i complessi immunitari, i microrganismi e il suo reinserimento nel flusso sanguigno generale. Per purificare il sangue viene utilizzata una centrifuga speciale. L'effetto positivo della plasmaferesi nella psoriasi è associato alla rimozione dal flusso sanguigno dei complessi immunitari che supportano la reazione autoimmune, dei prodotti di decomposizione formati a seguito dell'infiammazione cronica, nonché dei microrganismi e delle loro tossine quando si verifica un'infezione secondaria.
- La fangoterapia è un mezzo efficace per migliorare la salute dei pazienti affetti da psoriasi. Grazie al contenuto significativo di sali minerali, il fango terapeutico sopprime il processo infiammatorio, favorisce la rigenerazione dei tessuti e ammorbidisce le zone ruvide della pelle. La fangoterapia consente di ottenere risultati migliori nella cura dell'artrite psoriasica. Prima dell'applicazione sulla pelle, il fango viene riscaldato a 39°C, poi si stende uno strato sottile sulle zone ricoperte di placche e si lascia agire per 30 minuti. Alla fine della procedura, lo sporco viene lavato via con acqua tiepida e la pelle viene lubrificata con una crema emolliente.
Ricette di medicina tradizionale per la psoriasi
I rimedi popolari per il trattamento della psoriasi si dividono in due gruppi: preparati per la somministrazione orale e rimedi esterni. La prima categoria comprende:
- Tintura di celidonia. L'erba di questa pianta può essere trovata in farmacia. 2 cucchiai. l. l'erba essiccata viene versata con 500 ml di alcool o vodka e lasciata fermentare per 10-14 giorni. Quindi la tintura viene filtrata e assunta 20 g 3 volte al giorno.
- Decotto di foglie di alloro. Mettere 15 foglie di alloro in 1 litro di acqua bollente e far bollire per circa un quarto d'ora. Quindi filtrare, raffreddare e bere 1 cucchiaio. l. 3 volte al giorno per 1 mese.
- Semi di aneto. 2 cucchiai. l. semi, versare 1 bicchiere di acqua bollente, lasciare fermentare per circa tre ore, filtrare, bere ½ bicchiere 2 volte al giorno.
- Semi di lino. 1 cucchiaio. l. semi, versare un bicchiere di acqua bollente, mescolare, lasciare riposare per una notte, assumere al mattino, prima di colazione.
Medicina tradizionale esterna per il trattamento della psoriasi:
- Olio di pesce. Applicare uno strato sottile sulle papule e lasciare agire per mezz'ora, quindi lavare con acqua tiepida.
- Olio di lino. Applicare sulla zona interessata fino a 6 volte al giorno.
- Unguento all'uovo. Sbattere 2 uova di gallina, aggiungere 1 cucchiaio. l. olio di olivello spinoso o di sesamo e 40 g di aceto. Lubrificare le placche 3 volte al giorno.
- Unguento al catrame di propoli. 30 g di propoli e 50 g di catrame vengono riscaldati a bagnomaria e agitati. Applicare sulle eruzioni psoriasiche fino a 4 volte al giorno.
Va tenuto presente che, indipendentemente dai metodi alternativi e popolari utilizzati nel trattamento della psoriasi, non dovrebbero sostituire la terapia principale e tradizionale. Tutti i farmaci utilizzati per la psoriasi devono essere rigorosamente prescritti da un medico. In nessun caso dovresti automedicare o modificare la dose e il regime del farmaco a piacimento.























